2019�N10��4��
CPAP�}�X�N���̉��x�A���x�̋G�ߕϓ��ɂ��Ă̌���
���ҁ@���X�ؖ��@
�����@���������ȃN���j�b�N
Sasaki Naika Clinic
�ӔC���ҁ@���X�ؖ��@
��971-8185 ���������킫�s��3-1-2
�v�|
�nj^���������ċz(OSA)�̎��Ö@�Ƃ���CPAP(continuous
positive�@
airway�@pressure )�����邪�A�K�������A�h�q�A�����X���ǍD�Ƃ͌����Ȃ�.
���̌����͕@�o�A��A���̊������ł��鎖������. ���킫�s�͓~��r�I���g��
���������₷���A���̋G�߂ɔ�ׂĕ@�o�A�����o�̈�a���ɂ�CPAP�𒆎~��
��������Ȃ����Ƃ�����. ������CPAP�}�X�N���̉��x�A���x�̋G�ߕϓ��ɂ�
���Ă͌̕�������Ȃ�. �����Ŋe�G�߂�CPAP�}�X�N���̉��x�Ǝ��x��
�肵��r��������. ��l�̔팱�҂ɂ����Ă��̐Q���ɂďt�ďH�~�̊e5���ԁA
CPAP�J�n�O�ƊJ�n��90���ڂ܂Ń}�X�N���̉��x�Ǝ��x�𑪒肵��. ���x�͊e
�G�߂ɂ�����CPAP�J�n10����ɂ͏㏸����. ���x��CPAP�J�n10����ɂ�
�ቺ����. ���ɏt, �~�ɂ����Ēቺ�̒��x���傫������. CPAP���Âɂ����ē~
�݂̂Ȃ炸�t�ɂ�������̎g�p�����������.
Key words :�@OSA, CPAP, �A�h�q�A�����X, ���x, ������
����
�@�nj^���������ċz(OSA)�̎��Ö@�Ƃ��Ă�CPAP���ł��L���ł�����I
���ƂȂ��Ă���. �������K�������A�h�q�A�����X�������Ƃ͌����Ȃ�1)~3).�@
���̗��R�Ƃ��Ă͕@�}�X�N�ڐG�ɂ�鈳�������C���ɑ����a��, �@�`,
�@��@�o, ���o����ш����o�̊������Ȃǂ�����B���̂����ł���������p
�͏�C���̊������ł���, CPAP�g�p���҂�30%����66%�ɔF�߂���ƕ�
����Ă���4)~8). ���ɉ䂪���ɂ����Ă͓~�G�ɂ����Ď��x�̒ቺ�ɂ��,
�����̕��ʂ̊��������o�₷��. CPAP�ɉ���������邱�Ƃɂ��, ����
�ɂ���C���̏Ǐy����, �R���v���C�A���X(�P��������̎g�p����)����
�サ���Ƃ̕�����9)~11). ����ɉ��������ɂ��CPAP�g�p100����̃A
�h�q�A�����X���L�ӂɉ��P��, �Ċ�,�~���J�n�ɂ�鍷�͂Ȃ������Ƃ̕���
��11). ����������̕K�v�Ȏ����肷�邽�߂ɂ�, �}�X�N���̉��x, ���x��
�G�ߕϓ��ɂ��Ă̌������K�v�ƍl������. �����œ���l���ɂ��Ď��ۂ�
CPAP���t�ďH�~�g�p��,����, �`���[�u������у}�X�N���̉��x, ���x���ǂ�
�悤�ɕω����邩�ɂ��Ĕ�r��������.
�Ώ�, ���@
�@�Ώۂ�60�ˌ��N���l�j��1���ł���i. �����g���팱�ҁj�B����͎���6��̃t���[�����O�̐Q��
�̕z�c��ōs��, �G�A�R�����@�Ȃǂ͎g�p����,�@����h�A���ߐ�����
�Ԃɂ���. �t�ďH�~(3~4, 7~8, 10~11, 1��)�̊e�G�߂�5����CPAP����,
�����O����ё�����10�����Ƃ�90���ڂ܂�, ����, �`���[�u������у}�X�N
���̉��x�Ƒ��Ύ��x�𑪒肵��. ���x���x�v��(��)�G�[�A���h�f�B�А��̊O��
�Z���T�t�����x�v(AD-5648A)���g�p����. 3m�̃R�[�h�̐�[�ɊO���Z���T��
�t���Ă���. �O���Z���T�͓���Œ��a15�~10mm, ����45mm�ł���, �`���[
�u����у}�X�N���ɐݒu�\�ł���. ���̃Z���T���`���[�u���̃}�X�N�[����
30cm�̈ʒu�ɐݒu��, �����Z���T���}�X�N���ɂ��ݒu����. CPAP���u�̓t�B
���b�v�X�E���X�s���j�N�X�А���System One��p����. CPAP���͊J�n60��
�܂ł�8�pH2O�Ƃ�, 70������90���܂ł�14�pH2O�Ƃ���. ���v�w�I���
��EZR(Easy R)��p��, �Ή��̂���3�Q�ȏ�̕��ϒl�̔�r, ��������̕��U
����(repeated measures ANOVA)�ɂĎ��{����. 2�g�Ԃ̑��Q��r�ɂ�Holm
�̑��d��r��p����.
����, ����
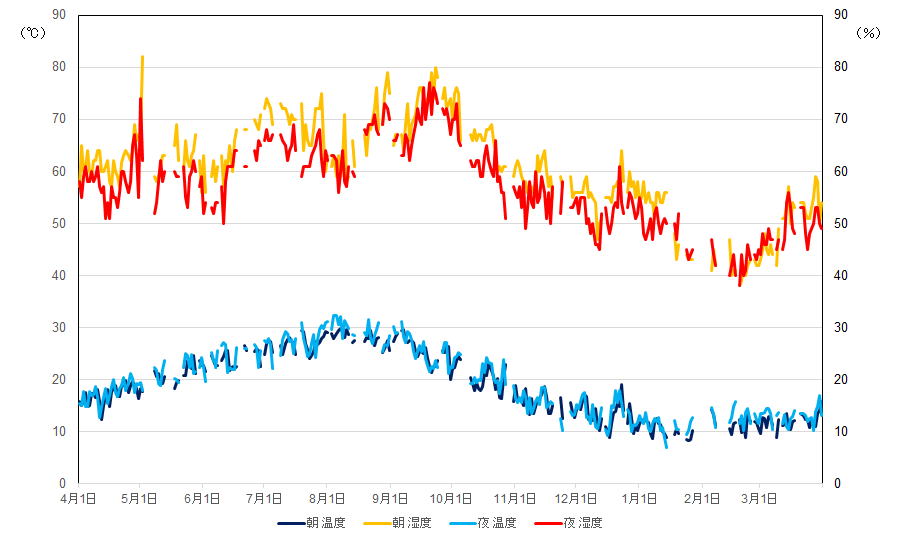
�@�}1�͎����ɂ����鉷�x�Ƒ��Ύ��x�̔N���ϓ��ł���. ���x�͓��R�̂��Ƃ�
�č����~�ɒႢ. ���Ύ��x�͉č����~�Ⴂ��,�t�ɂ����Ă��Ⴉ����. �ȉ����x
�Ƃ͑��Ύ��x�̂��Ƃł���.�}2�͎����ɂ����鉷�x�Ǝ��x��CPAP�O��̎���
�o�߂ł���.�������x�̎��Ԍo�߂ɂ͋G�ߊԂɂėL�Ӎ���������(P<0.001).
�Ăɍ���, ���ɏt, �H�ł���~���ł��Ⴉ����. �t�ƏH�Ԃɂ͗L�Ӎ���F�߂Ȃ�
����. �������x�̎��Ԍo�߂ɂ͋G�ߊԂɂėL�Ӎ���������(P<0.001). �Ăɍ���,
���ɏH��, �t, �~���ł��Ⴉ����. �e�G�ߊԂŌ��ݍ�p��F��, �t, �~�ł͎���
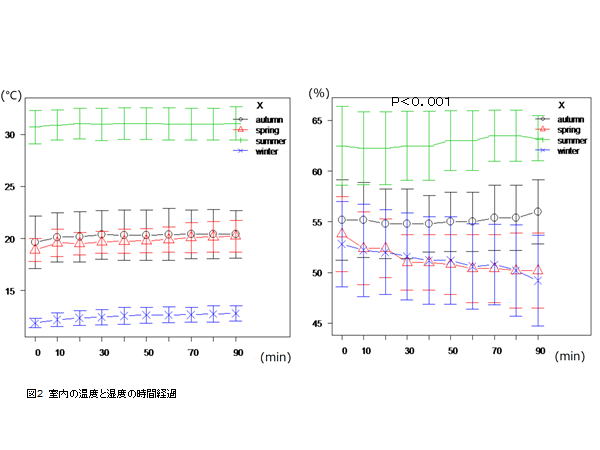
�o�߂Ƌ��ɒቺ����(P<0.001). �}3�̓`���[�u���ɂ����鉷�x�Ǝ��x��CPAP
�O��̎��Ԍo�߂ł���. �`���[�u�����x�̎��Ԍo�߂ɂ͋G�ߊԂɂėL�Ӎ�����
����(P<0.001). �`���[�u�����x�̎��Ԍo�߂͉Ăɍ���, ���ɏt, �H��, �~����
���Ⴉ����. �t�ƏH�Ԃɂ͗L�Ӎ���F�߂Ȃ�����. ���Q�Ԕ�r�ł�CPAP�J�n
10����ɂ͑O�Ɣ�ׂėL�ӂɏ㏸����. �܂�70���ȍ~��60���ȑO�Ɣ�ׂėL
�ӂɍ�������. ���ݍ�p��F��, ���ԂƋ��ɉ��x���㏸����(P<0.001).
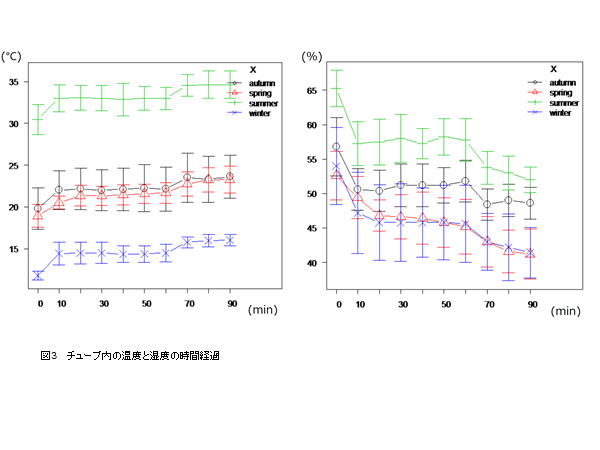
�`���[
�u�����x�̎��Ԍo�߂͋G�ߊԂɂėL�Ӎ���������(P<0.001). �Ăɍ���, ���ɏH
��, �t, �~���ł��Ⴉ����. ���Q�Ԕ�r�ł�CPAP�J�n10����ɂ͑O�Ɣ�ׂ�
�L�ӂɒቺ����. �܂�70���ȍ~��60���ȑO�Ɣ�ׂėL�ӂɒႩ����. ���ݍ�
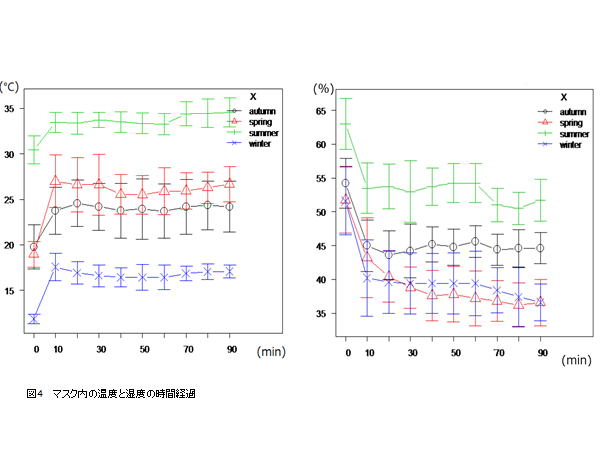
�p��F�ߎ��Ԍo�߂Ƌ��Ɏ��x���ቺ����(P<0.05). �}4�̓}�X�N���ɂ����鉷
�x�Ǝ��x��CPAP�O��̎��Ԍo�߂ł���. �}�X�N�����x�̎��Ԍo�߂ɂ͋G�ߊ�
�ɂėL�Ӎ���������(P<0.001). �Ăɍ���, ���ɏt, �H�̏���, �~���ł��Ⴉ��
��. �t, �H�Ԃɂ͗L�Ӎ���F�߂Ȃ�����. ���Q��r�ł�CPAP�J�n10����ɂ�
�O�Ɣ�ׂėL�ӂɏ㏸����. ���ݍ�p��F��, ���ԂƋ��ɉ��x���㏸����
(P<0.001). �}�X�N�����x�̎��Ԍo�߂͋G�ߊԂɂėL�Ӎ���������(P<0.001).
�Ăɍ���, ���ɏH��, �t, �~���ł��Ⴉ����. ���Q��r�ł�CPAP�J�n10����
�ɂ͑O�Ɣ�ׂėL�ӂɒቺ����. �܂�70���ȍ~��60���ȑO�Ɣ�ׂėL�ӂɒ�
������. ���ݍ�p��F�ߎ��Ԍo�߂Ƌ��Ɏ��x�͒ቺ����(P<0.01). �}�X�N����
�x�͉Ăł͎g�p�O30.4�}1.5��(mean�}SD, �ȉ����l)����90����34.5�}1.5��
�Ɩ�4.1���̏㏸�ł���̂ɑ�,�~�ł͎g�p�O11.8�}0.5������90����17.0�}
0.7���Ɩ�5.2���̏㏸�ł�����. �}�X�N�����x�͉Ăł͎g�p�O63.0�}3.7%����
90����51.7�}3.0%�Ɩ�11.3%�ቺ������, �~�ł͎g�p�O51.5�}5.0%����36.6
�}2.7%�Ɩ�14.9%�Ƃ��ቺ���Ă���. �t���~�Ɠ��l�̕ω��ł�����.�O���t��
�Ȃ���, �ǂ̋G�߂ɂ����Ă��ŒᎼ�x��, ����, �`���[�u��, �}�X�N���̏��ɒ�
���Ȃ��Ă���(�~P<0.01, �t, ��, �HP<0.001).
�l�@
�@OSA�̕p�x�͓�����ʏZ����1.7%(�j����3.3%, ������0.5%)�ƒႢ�ƍl��
���Ă�����12), ���̌�^��ƌ���ҏ]�ƈ���7.9%�ɔF�߂��Ƃ̕�����
13), �ŋ߂ł�23�˂���59�˂̒j���J���҂�22.3%�ɔF�߂��Ƃ̕�����
14). OSA�ł͍����������̃��X�N������15), �S�����njn�̎���, �S�s�S�����
�]���ǎ����̍���������16), �܂����ǐ��}�[�J�[��U����,�C���X������R��
���N���Ƃ��l�����Ă���17). OSA�͑S�g�������Ƃ����Ă��ߌ��ł͂Ȃ�. ��
���������C�ɂ���ʎ��̔�����������18)�Љ�I�ɂ����ƂȂ��Ă���.
Sullivan���OSA��CPAP���L���ł������Ƃ̕�19)�ȗ�, CPAP��OSA
���Â̎嗬�ƂȂ��Ă���. CPAP���Ê��Ґ���2016�N6�����_��43.1���l��
����Ă���20).�������A�h�q�A�����X�͕K�����������Ȃ�21,22), CPAP��
�p���ł��邩�ǂ�����, OSA���Ð����̌��ƂȂ�. CPAP���~�̌����Ƃ��Ă�,
�}�X�N��w�b�h�o���h�ɑ����a��, ��C���ɑ����a������ѕ@�`, �@
��@�o, ���o����ш����o�̊������Ȃǂ�����B���̂����ł���������p�͏�
�C���̊������ł���, CPAP�g�p���҂�30����66%���o�����Ă���ƕ���
�Ă���23~27). ��C���̊������ւ̑�Ƃ���, CPAP���u�ɉ����������
��������@������. ���̗L�p���ɂ��Ă�����Ă���. Massie��̕�
��, ����������g�p�Q�ł͔�g�p�Q�ɔ���o, �����̊������̒��x���L�ӂ�
������, CPAP��1��������̕��ώg�p���Ԃ��L�ӂɒ�������. ����ɉ�������
��g�p�Q�ł�, ��g�p�Q����щ����Ȃ������̂ݎg�p�Q�ɔ�ׂċN�����̑u��
������苭��������ꂽ. ������ESS(Epworth Sleepiness Scale)�ɂ͕ω���F
�߂Ȃ�����28). Gunther���In vivo�ɂ�����2��ނ̉���������̌��ʂ���
���ɂČ�������. 22.5�}2.1��(mean�}SD, �ȉ����l)�̎������ɂ����ă`���[�u
���̎��x��, ������Ȃ���45.6�}10.1%, ���������킠���99.0�}1.0%�ł���
��. 2��ނ̉���������Ԃɍ��͂Ȃ�����. �`���[�u���̉��x�Ǝ��x��,�J�n10
����Ɉ��肵��29). �����̌����ɂ����Ă����l�ɊJ�n10����ɂقڈ��肵��.
������CPAP�g�p����217��ɂ����ĉ�������Q�Ɖ����Ȃ��Q�����g���X�y
�N�e�B�u�ɉ�͂���. ���ÊJ�n100����̎��Ìp�����͉�������Q��96.0%, ��
���Ȃ��Q��88.2%�ŗL�Ӎ���F�߂�. CPAP�J�n�G�߂ɂ�鎡�Ìp������, ����
����Q, �����Ȃ��Q����ї��R�����S�̂ł�, �ĊJ�n�Q�Ɠ~�J�n�Q�Ƃ̊�
�ɗL�Ӎ���F�߂Ȃ�����. �ȏ���G�߂ɊW�Ȃ�CPAP����������������
����g�p���邱�Ƃ𐄏����Ă���11).
����������̕K�v����m�邽�߂ɂ�, �}�X�N������у`���[�u���̉��x, ��
�x�̋G�ߕϓ��ɂ��Ă̌������K�v�ł��邪, ���͌̕�������Ȃ�. ����
�ō����ɂ��Ĕ�r��������. �����킫�s�͓��k�n���̍œ�[�ő����m
�ɖʂ��Ă���, �~���g�œ��Ǝ��Ԃ������~����قƂ�ǂȂ����������C�ۏ���
�ł���. ����, �������x�̔N���ϓ��͉č���,�~�Ⴉ����. CPAP�J�n��̎�����
�x�̎��Ԍo�߂�����Ɖč����~�Ⴍ. �t, �H�͂��̒��Ԃł��藼�҂ɕω���F
�߂Ȃ�����. ������x�͉č����~�Ⴂ��, �t�ɂ����Ă��~�Ɠ����ɒቺ���Ă�
��. ���Ύ��x�͉��x���㏸����ƒቺ���邪30), �t,�H�Ŏ����ɍ����Ȃ��̂�,
�t�ɂ����Ď��x���~�Ɠ������ቺ���Ă������R�͕s���ł���. �C�ۏ�, �t�͏H
�ɔ�ׂĊO�C�̖O�a�����C�ʂ��������Ă���̂�������Ȃ�. �`���[�u���̉�
�x�͊e�G�߂ɂ�����10����ɂ͏㏸�����肵, 70���ڂ��炳��ɏ㏸����. 70
���ڂ��爳���グ���e�����ǂ����͕s���ł���. �`���[�u���̎��x�͊e�G�߂�
������10����ɂ͒ቺ���قڈ��肵, 70���ڂ��炳��ɒቺ����. ���̎��x��
�ቺ��, �`���[�u���̉��x�̏㏸�ɂ��e���Ǝ����ɂ����鎼�x�̒ቺ�̉e��
�̗��҂��ւ���Ă���ƍl������. �}�X�N���̉��x�͊e�G�߂ɂ����ă`��
�[�u���Ɠ��l��10����ɏ㏸�����肵, 70���ڂ��炳��ɏ㏸����. ���̏�
���̒��x�̓`���[�u�����傫������. ����̓}�X�N���̕����ċC�̍������x
�̉e�������₷�����߂ƍl������. �}�X�N���̉��x�ɏt, �H�ԂŗL��
����F�߂Ȃ�����. �}�X�N���̎��x�͊e�G�߂ɂ�����10����ɂ͒ቺ�����肵,
70���ڂ��炳��ɒቺ�����B���̒ቺ�̒��x�̓`���[�u�����傫������. ��
�̃}�X�N����CPAP�g�p���̍ŒᎼ�x�͖�52%�ł���, �K�x�Ȏ��x�ň�a����
�����ɂ����Ǝv����. ����~�̃}�X�N����CPAP�g�p���̍ŒᎼ�x��, ��
37%�ƒ����ɒቺ���Ă���, �@�o, ���o����ш����o�̊��������o�����₷��
�ƍl������. ���ڂ��ׂ��͏t�ł��~�Ɠ����Ɏ��x���ቺ���Ă������ł���B
�ȏ���C��I�ɓ��n���ɗގ����Ă���n��ɂ����Ă�,CPAP���ẪA�h�q
�A�����X���グ�邽�߂ɂ�,�~�݂̂Ȃ炸�t�ɂ�CPAP���Âɂ͉����������
�g�p���K�v�ł���ƍl����ꂽ. ���@�ł͂��̌��_�Ɋӂ�, �~����яt��
CPAP���J�n���銳�҂ɂ�, �S������������������g�p���邱�Ƃɂ���.
�܂�����������𖢎g�p�̊��҂ɂ��~����t�ɂ����Ă�, ���̎g�p�𐄏�����
���Ƃɂ���. ����CPAP���ẪA�h�q�A�����X�ɑ�����ʂɂ��Ă͍��㌟
������������.
�}�P�����̉��x�Ǝ��x�̔N���ϓ�
����
1)
Pepin
JL, Kreiger J, Rodenstein D, et al.: Effective compliance during the first 3
months of continuous positive airway pressure. A European prospective study of 121
patients. Am J Respir Crit Care Med 160: 1124-1129, 1999.
2)
Parish
JM, Lyng PJ, Wisbey: Compliance with CPAP in elderly patients with OSA. Sleep
Med 1: 209-214, 2000.
3)
����Y��Y, �R��`�L, ���c�h��Y: �nj^���������ċz�nj�Q���҂ɂ�����o�@�I�����z���ċz�̕���p�ƃA�h�q�[�����X. ���ċz� 42; 127-131, 2004.
4)
Sanders
M, Gruendl C, Rodgers R:Patient compliance with nasal CPAP therapy for sleep
apnea. Chest 90: 330-333, 1986.
5)
Rauscher
H, Formanek D, Popp W, et al.: Self-reported vs measured compliance with nasal
CPAP for obstructive sleep apnea. Chest
103: 1675-1680, 1993.
6)
Engleman
HM, Martin SE, Douglas NJ: Compliance with CPAP therapy in patients with the
sleep apnoea/hypopnea syndrome. Thorax 49: 263-266, 1994.
7)
Pepin
JL, Leger P, Veal D, et al.: Side effects of nasal continuous positive airway
pressure in sleep apnea syndrome. Chest 107: 375-381, 1995.
8)
Grunstein
RR: Sleep related breathing disorders. 5. nasal continuous positive airway
pressure treatment for obstructive sleep apnoea. Thorax 50: 1106-1113, 1995.
9)
Massie
CA, Hart RW, Peralez K, et al.:Effect of humidification on nasal symptons and
compliance in sleep aonea patients using continuous positive airway pressure.
Chest 116: 403-408, 1999.
10) Rakotonanahary
D, Pelletier FN, Gagnadoux F, et al.; Predictive factors for the need for
additional humidification during nasal continuous positive airway pressure
therapy. Chest 119: 460-465, 2001.
11) �v�c�~��Y, ����e��: �ǐ����������ċz�ɑ���CPAP���Â̌p�����ɋy�ڂ������̉e��. Therapeutic Research 37:593-597, 2016.
12) ����T��, ���c��: ���������ċz�nj�Q�̗L�a���Ɛ���, �N�. ���Êw, 30:55-58, 1996.
13) Hida
W, Shindoh C, Miki H, et al.: Prevalence of sleep apnea among Japanese
industrial workers determined by aportable sleep monitoring system. Respiration
60: 332-337, 1993.
14) Nakayama-Ashida,
Y, Takegami M, Chin K, et al.: Sleep-Disordered Breathing in the Usual
Lifestyle Setting as Detected with Home Monitoring in a Population of Working
Men in Japan. Sleep 31: 419-425, 2008.
15) Nieto
FJ, Young TB, Lind BK, et al.: Association of sleep-disordered breathing, sleep
apnea, and hypertension in a large community-based study. JAMA 160: 2289-2295,
2000.
16) Shahar
E, Whitney CW, Redline S, et al.: Sleep-disordered breathing and cardiovascular
disease: cross-sectional results of the Sleep Heart Health Study. Am J Respir
Crit Care Med 163: 19-25, 2001.
17) Porzionato
A, Macchi V, Caro RD, et al.: Inflammatory and immunomodulatory mechanism. In
the carotid body. Respir Physiol Neurobiol 187: 31-40, 2013.
18) Findley
LJ, Unverzagt ME, Suratt PM,et al.: Automobile accidents involving patients
with obstructive sleep apnea. Am Rev Respir Dis 138: 337-340, 1988.
19) Sullivan,
Berthon-Jones M, Issa FG, et al.: Reversal of obstructive sleep apnoea by
continuous positive airway pressure applied through the nares. Lancet 317:
862-865, 1981.
20) �Љ��Ðf�Ís�וʓ��v,25 July 2017.: ����28�N�Љ��Ðf�Ís�וʓ��v ����28�N6���R����, �ݑ���z���ċz�Ö@���Ê���ZCPAP�g�p. http://www.e-stat.go.jp/stat-search/files?page. Acccesed: 14 February 2018.
21) Parish,
JM, Lyng, PJ, Wisbey, J: Compliance with CPAP in elderly patients with OSA. Sleep
Med 1: 209-214, 2000.
22) ����Y��Y, �R��`�L, ���c�h��Y: �nj^���������ċz�nj�Q���҂ɂ�����o�@�I�����z���ċz�̕���p�ƃA�h�q�[�����X. ���ċz� 42: 127-131, 2004.
23) Sanders
M, Gruendl C, Rodgers R: Patient compliance with nasal CPAP-therapy for sleep
apnea. Chest 90: 330-333, 1986.
24) Rauscher
H, Formanek D, Popp W, et al.: Self-reported vs measured compliance with nasal
CPAP for obstructive sleep apnea. Chest 103: 1675-1680, 1993.
25) Engleman
HM, Martin SE, Douglas NJ: Compliamce with CPAP therapy in patients with the
sleep apnoea/hypopnea syndrome. Thorax 49: 263-266, 1994.
26) Pepin
JL, Leger P, Vesal D, et al.: Side effects of nasal continuous positive airway
pressure in sleep apnea syndrome. Chest 107: 375-381, 1995.
27) Grunstein
RR: Sleep-related breathing disorders.5. Nasal continuous positive airway
pressure treatment for obstructive sleep apnoea. Thorax 50: 1106-113, 1995.
28) Massie
CA, Hart RW, Peralez K, et al.: Effects of humidification on nasal symptoms and
compliance in sleep apnea patients using continuous positive airway pressure.
Chest 116: 403-408, 1999.
29) Gunther
HW, Jutta F, Florian S, et al.: In vivo Efficacy of Two Heated Humidifiers Used
During CPAP-therapy for Obstructive Sleep Apnea Under Various Environmental
Conditions. Sleep 24: 435-440, 2001.
30) �v�c�~��Y, ����e��: �ǐ����������ċz�ɑ���CPAP���Â̌p�����ɋy�ڂ������̉e��. Therapeutic Reseach 37: 593-597, 2016.
31) ��c����: ���x�Ə���-��b����v���Z�p�܂�-, �R���i��, ����. 2000, 28-29.
|



